Una mirada más clara, estructurada y humana sobre la endometriosis: una enfermedad inflamatoria crónica que puede afectar la fertilidad, la vida íntima, la rutina diaria y el bienestar emocional.
Lo que muchas mujeres aprendieron a minimizar
Hay una frase que se repite con demasiada frecuencia en la consulta ginecológica: “Llevo años con este dolor y me dicen que es normal”. Ahí suele comenzar una historia de resignación, analgésicos que ya no funcionan y síntomas que se han intentado explicar sin llegar al fondo del problema.
La endometriosis puede presentarse con dolor menstrual incapacitante, dolor durante las relaciones sexuales, malestar pélvico persistente o dificultad para quedar embarazada. Y, sin embargo, muchas pacientes pasan años sin un diagnóstico claro.
¿Qué es la endometriosis?
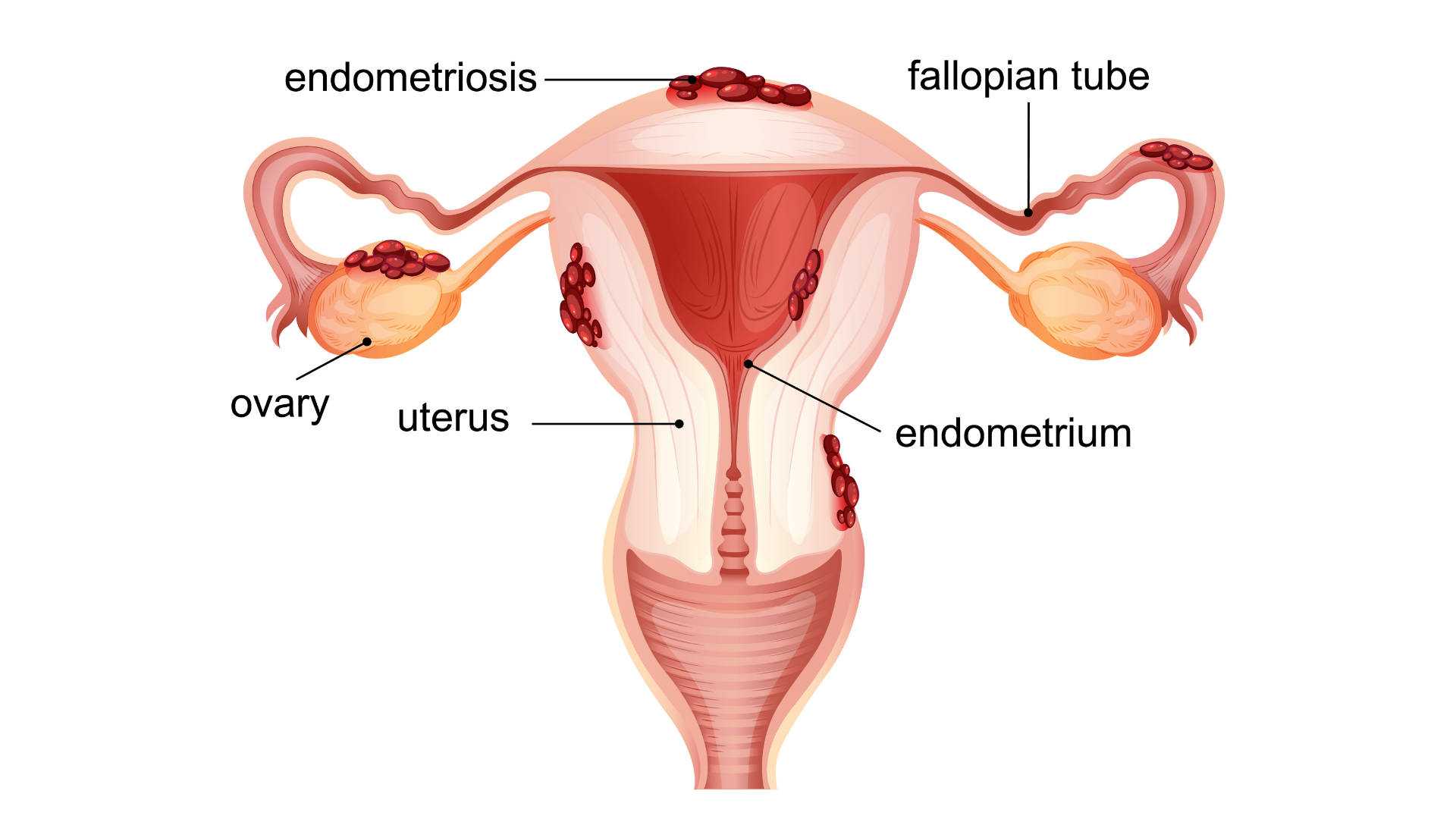
La endometriosis es una afección, con frecuencia dolorosa, en la que un tejido similar al que recubre el interior del útero crece fuera de él. Suele afectar a los ovarios, las trompas de Falopio y al revestimiento de la pelvis. En casos poco comunes, puede extenderse más allá de los órganos pélvicos.
Este tejido actúa como el endometrio: responde al ciclo menstrual, se engrosa, se descompone y sangra. Sin embargo, al encontrarse fuera del útero, no puede eliminarse del cuerpo. Cuando compromete los ovarios, puede formar quistes conocidos como endometriomas. Además, el tejido circundante puede irritarse, dando lugar a cicatrices y a bandas fibrosas llamadas adherencias, que pueden hacer que los órganos pélvicos se unan entre sí.
La endometriosis puede provocar dolor, especialmente durante la menstruación, y en algunos casos afectar la fertilidad. Aun así, existen tratamientos que permiten controlar la enfermedad y sus complicaciones.
Factores de riesgo: ¿quiénes son más vulnerables?
La ciencia aún no tiene todas las respuestas, pero sí reconoce condiciones que aumentan la probabilidad de desarrollar endometriosis. La clave no es alarmarse, sino entender cuándo conviene prestar más atención a ciertos síntomas.
Historia familiar
Tener madre o hermanas con endometriosis eleva el riesgo de desarrollar endometriosis.
Menstruación temprana
En estos casos, la exposición hormonal suele ser mayor.
Ciclos cortos o sangrados abundantes
Pueden implicar más exposición hormonal en la mujer.
Alteraciones del sistema inmunológico
Pueden dificultar que el cuerpo elimine tejido fuera de lugar.
Algunas anomalías uterinas
Pueden modificar la salida normal del flujo menstrual y aumentar la sospecha clínica.
Síntomas de endometriosis: señales que no deben callarse
El principal síntoma de la endometriosis es el dolor pélvico, generalmente asociado al ciclo menstrual. Aunque los cólicos son frecuentes durante la menstruación, las personas con endometriosis suelen experimentar un dolor más intenso de lo habitual. Además, este dolor puede progresar y volverse más severo con el tiempo.
La intensidad del dolor no siempre refleja la cantidad ni la extensión de la endometriosis. Es posible presentar lesiones pequeñas con dolor intenso, o, por el contrario, tener una afectación más extensa con síntomas leves o incluso ausencia de dolor.
De hecho, algunas personas con endometriosis no presentan síntomas. En muchos casos, el diagnóstico se realiza al investigar dificultades para lograr un embarazo o durante una cirugía indicada por otra condición.
Cuando hay síntomas, la endometriosis puede confundirse con otras causas de dolor pélvico, como la enfermedad inflamatoria pélvica o los quistes ováricos. También puede asemejarse al síndrome de colon irritable, que provoca diarrea, estreñimiento y dolor abdominal. Incluso ambas condiciones pueden coexistir, lo que complica la identificación precisa del origen de los síntomas.
Dolor menstrual severo
El dolor pélvico y los cólicos pueden comenzar días antes del período menstrual y prolongarse durante varios días. También es frecuente que el dolor se irradie hacia la zona lumbar o el abdomen. Cuando la menstruación se acompaña de dolor intenso, se denomina dismenorrea.
Dolor durante o después de las relaciones sexuales
No debe asumirse como una molestia menor ni como una condición “normal” de la vida íntima.
Dolor pélvico crónico
Este tipo de dolor puede aparecer incluso fuera del periodo menstrual y persistir en distintos momentos del mes. Suele ir acompañado de inflamación.
Problemas digestivos o urinarios
Sobre todo cuando empeoran con la menstruación o aparecen de forma cíclica mes tras mes.
Infertilidad sin causa aparente
En algunas mujeres, la evaluación de fertilidad es lo que finalmente conduce al diagnóstico.
Desgaste físico y emocional
El dolor sostenido, la frustración diagnóstica y el impacto en la vida íntima también pasan factura.
Cuándo consultar
Consulte con un profesional de la salud si presenta síntomas que podrían estar relacionados con la endometriosis. Se trata de una afección compleja, cuyo manejo puede ser desafiante. Sin embargo, el control de los síntomas puede mejorar cuando el diagnóstico se realiza de forma temprana, cuando existe una comprensión clara de la enfermedad y sus implicaciones, y cuando el tratamiento se aborda de manera integral, idealmente con la participación de un equipo multidisciplinario cuando es necesario.
¿Qué ocurre en el cuerpo?
Entender la endometriosis empieza por comprender qué debería ocurrir en un ciclo menstrual normal. Al comparar ambos procesos, se vuelve más claro por qué esta condición puede generar dolor, inflamación y otras complicaciones.
En un ciclo normal
- El endometrio recubre el interior del útero.
- Cada mes se prepara para un posible embarazo.
- Si no hay embarazo, ese tejido se desprende con la menstruación.
En la endometriosis
- Tejido similar al endometrio aparece fuera del útero.
- Ese tejido también responde al ciclo hormonal.
- Como no puede salir con normalidad, genera inflamación, cicatrices y adherencias.
Lo que para muchas mujeres se siente como “cólicos que no pasan con nada”, para el especialista puede ser la expresión de una enfermedad inflamatoria crónica.
Diagnóstico: más que exámenes, un proceso clínico
Para evaluar la posibilidad de endometriosis, el primer paso suele ser una valoración clínica completa. El médico realizará un examen físico y te pedirá que describas con precisión tus síntomas: dónde se localiza el dolor, cuándo aparece y cómo evoluciona.
A partir de esta evaluación, pueden indicarse estudios adicionales para identificar signos compatibles con endometriosis.
Historia clínica
El relato del dolor, su intensidad, su frecuencia y su impacto en la vida diaria aporta información valiosísima.
Ecografía y resonancia
La ecografía transvaginal especializada puede detectar endometriomas y la resonancia ayuda en enfermedad profunda.
Laparoscopia
En algunos casos confirma el diagnóstico y permite tratar lesiones en el mismo procedimiento.
Tratamiento: aliviar el dolor y devolver calidad de vida
El tratamiento de la endometriosis no se limita a medicamentos o cirugía. Hoy se entiende como una condición inflamatoria crónica que requiere un abordaje integral, en el que el estilo de vida juega un papel relevante en el control de los síntomas y en la calidad de vida.
El manejo suele incluir tratamiento farmacológico, cirugía en casos seleccionados y la incorporación de hábitos saludables. La elección del enfoque se define junto al equipo médico, considerando la intensidad de los síntomas, la respuesta al tratamiento y los planes reproductivos.
En la práctica, el abordaje suele comenzar con tratamiento médico. Sin embargo, cada vez hay mayor evidencia de que los cambios en el estilo de vida pueden complementar de forma significativa este manejo.
Una alimentación con enfoque antiinflamatorio puede ayudar a modular los síntomas. Priorizar frutas, verduras, grasas saludables —como los omega-3— y alimentos integrales se asocia con una menor inflamación, mientras que el consumo frecuente de ultraprocesados, azúcares refinados y grasas trans puede empeorarlos.
El ejercicio físico también cumple un rol importante. La actividad regular puede disminuir el dolor, mejorar la circulación, favorecer el equilibrio hormonal y contribuir al bienestar general. Actividades de bajo impacto como caminar, nadar, yoga o pilates suelen ser mejor toleradas en personas con dolor pélvico.
El manejo del estrés y la salud mental es otro componente clave. Estrategias como la terapia psicológica, el mindfulness o las técnicas de relajación pueden mejorar la percepción del dolor y la calidad de vida, especialmente en una condición crónica como la endometriosis.
En conjunto, estos hábitos no sustituyen el tratamiento médico, pero sí lo complementan. La endometriosis requiere un enfoque personalizado, donde la combinación de intervención clínica y cambios sostenidos en el estilo de vida permite un mejor control de los síntomas y una mejora real en la calidad de vida.
Tratamientos hormonales
Anticonceptivos combinados, dispositivos con progesterona u otros esquemas para reducir la actividad del tejido fuera de lugar.
Analgesia personalizada
El objetivo no es solo quitar dolor por un rato, sino devolver funcionalidad real a la paciente por un tiempo prolongado.
Cirugía Robótica o Laparoscópica
Este procedimiento es clave cuando hay dolor severo, infertilidad persistente o se determina que existe un compromiso de los órganos.
Por qué importa un abordaje integral
La endometriosis no se trata solo desde la ginecología. Un modelo integral permite una lectura más precisa del caso y un tratamiento mejor coordinado.
Radiología especializada
Mejora la precisión diagnóstica y ayuda a planificar mejor el manejo.
Fertilidad
Aporta rutas de manejo cuando la enfermedad compromete la capacidad de concebir.
Gastroenterología y urología
Importantes cuando hay compromiso intestinal o urinario.
Manejo del dolor
Desde analgésicos hasta estrategias avanzadas según cada caso.
Nutrición y fisioterapia
Pueden contribuir al control inflamatorio y al bienestar del suelo pélvico.
Psicología
Porque el impacto emocional, la frustración y la vida de pareja también cuentan.
La endometriosis no solo es física. También afecta relaciones, energía, trabajo, decisiones de vida y autoestima. Escuchar bien a tiempo también es una forma de tratamiento.
Autocuidado y señales de acción
- Consultar temprano si el dolor menstrual es incapacitante.
- No depender de automedicación como única estrategia.
- No minimizar síntomas digestivos o urinarios asociados al ciclo.
- Buscar seguimiento ginecológico si hay dolor persistente o infertilidad.
- Considerar apoyo integral cuando el dolor afecte salud mental o vida íntima.
- Entender que vivir con dolor no debe ser el estándar.
No normalices el dolor
Si los síntomas están afectando tu calidad de vida, una evaluación especializada puede ayudarte a entender qué está ocurriendo y qué opciones existen para manejarlo.
Agendar Cita